Manejo avanzado de la vía aérea
Introducción
El tratamiento de las vías respiratorias es una herramienta esencial en el servicio de urgencias. El
objetivo del tratamiento de las vías respiratorias es mantener la oxigenación y respiración. El logro de
esto puede ser tan simple como cambiar de posición la cabeza del paciente o tan complicado como la
creación de un acceso quirúrgico para la respiración. La tarea más difícil del médico de urgencias es
elegir la técnica que utilizará. El tratamiento exitoso de las vías respiratorias requiere el conocimiento
experto y habilidades suficientes para procedimientos.
Anatomía de las vías respiratorias
Las vías respiratorias se inician con las cavidades bucal/nasal y continúan en dirección posterior hacia
la lengua/cornetes, amígdalas/adenoides; se pasa el paladar hasta la orofaringe; cruzan la epiglotis, que
es protegida por la glotis (esta es la porción más estrecha de las vías respiratorias); se pasan las cuerdas
vocales verdadera y falsa hacia la laringe. Alrededor de la laringe se encuentra el cartílago tiroides,
cartílago cricoides y glándula tiroides. En este sitio finalizan las vías respiratorias superiores. Las vías
respiratorias inferiores continúan con la tráquea hasta los pulmones. Puede presentarse obstrucción en
cualquier parte a lo largo de este trayecto. En lactantes y niños de corta edad la anatomía es algo
distinta de la de los adultos. La lengua es relativamente grande en relación con la mandíbula. la
glotis se sitúa mas arriba, en posición mas anterior y la angulación de las cuerdas vocales es mas
anterior e inferior. La epiglotis es grande y colgante y puede descansar contra la pared posterior de la
faringe.

Objetivos del tratamiento de las vías respiratorias
El tratamiento de las vías respiratorias inicia al valorar la permeabilidad de las mismas y la
oxigenación y respiración adecuadas. La decisión de iniciar apoyo a las vías respiratorias suele
hacerse con rapidez, con base en los signos y síntomas clínicos de oxigenación y respiración
inadecuados, por lo común sin contar con exámenes de laboratorio.
Mantenimiento de la permeabilidad de las vías respiratorias
El riesgo de broncoaspiración se incrementa si el paciente es incapaz de proteger sus vías
respiratorias. La valoración actual de la protección de las vías respiratorias consiste en observar
deglución espontánea. Los pacientes que no pueden deglutir en forma espontánea se encuentran en
riesgo de afectación de las vías respiratoria y broncoaspiración y podrían necesitar una intervención
urgente. Debe iniciarse el tratamiento de las vías respiratorias siempre que existan dudas con
respecto a la permeabilidad de las mismas, oxigenación o respiración.
Procedimientos
Preparación
Revisión externa en busca de traumatismo facial, número y movilidad de las piezas dentales, presencia de barba.
Revisar las aberturas nasales para verificar su permeabilidad.
Valorar la movilidad de la mandíbula.
Abrir la boca del paciente y observar el paladar, lengua y orofaringe.
Valorar la regla 3-3-2 (distancia a los incisivos <3 traveses de dedo, distancia entre el
mentón y el hueso y hioides <3 traveses de dedo o distancia del cartílago tiroides en la
boca <2 traveses de dedo indicando intubación difícil).
Valorar la movilidad del cuello (en ausencia de traumatismo) y colocar al paciente en
posición de olfateo.
Posición del paciente
La alteración del estado mental, somnolencia o incluso del sueño pueden deprimir el tono muscular
intrínseco y extrínseco de las vías respiratorias y producir obstrucción. La obstrucción de las vías
respiratorias superiores en pacientes inconscientes ocurre sobre todo porque la relajación de los
músculos intrínsecos causa obstrucción por la epiglotis. Esto puede aliviarse simplemente al colocar el
cuello en extensión. No está claro si el desplazamiento de la lengua hacia atrás en individuos con
somnolencia o coma es la principal causa de obstrucción de las vías respiratorias, porque los estudios
han demostrado que durante la anestesia en un paciente en decúbito dorsal la lengua de hecho se
desplaza en dirección posterior, pero no parece ocluir la faringe. La extensión del cuello y el
desplazamiento anterior de la mandíbula desplazan el hueso hioides en dirección anterior y, a su vez,
alejan la epiglotis del estrecho laríngeo. En un individuo en decúbito dorsal, el grado de extensión de la
cabeza, necesario para mantener permeable la vía respiratoria depende de la elevación del occipucio
sobre el plano horizontal. Mientras más elevado se encuentra el occipucio en relación con el cuello,
menor será la extensión necesaria necesaria para mantener permeable la vía respiratoria, lo que explica
por qué los pacientes con compromiso de las vías respiratorias necesitan colocar la cabeza en posición
de “olfateo”. Se puede colocar una toalla doblada (no enrollada) o un dispositivo de espuma de goma
por debajo del occipucio del paciente (ligeramente por debajo del borde superior del cuello, si es
necesario) para obtener esta posición. Los estudios de resonancia magnética nuclear (MRI) muestran
que la extensión anterior de la lengua no parece aliviar la obstrucción causada por la relajación del
paladar blando durante la sedación.
Técnicas de tratamiento
CÁNULAS BUCALES
Una cánula bucal es un instrumento rígido en forma de “S” que se utiliza para evitar que la
base de la lengua obstruya la hipo faringe. Puede utilizarse para conservar permeable la vía respiratoria
sólo cuando el paciente carece de reflejo nauseoso. Al colocar una cánula bucal sobre la lengua debe
tenerse cuidado de no desplazar la lengua más hacia la hipo faringe. Puede facilitarse la inserción con
el uso de un abatelenguas. Se coloca la porción cóncava de la cánula en dirección cefálica y se hace
rotar 180° o la cánula se dirige hacia el pabellón auricular y se hace rotar 90° hacia abajo conforme se
introduce. También puede utilizarse una cánula bucal para evitar el cierre de la dentadura durante o
después de la intubación orotraqueal.
CÁNULAS NASALES
Una cánula nasal (sonda nasofaríngea está fabricada con material flexible que puede colocarse en una
narina de un paciente con somnolencia con reflejo nauseoso intacto. Se lubrica la punta de la sonda con
gel de lidocaína y se introduce en la narina más permeable en dirección horizontal con respecto al
paladar. Se le hace avanzar hasta que se percibe el flujo máximo de aire. Se elige la sonda de mayor
calibre que pueda colocarse y no se hace avanzar hacia la faringe porque estimula el reflejo nauseoso.

SISTEMA DE BOLSA CON VÁLVULA-MASCARILLA
El sistema de bolsa con válvula-mascarilla (BVM, bag-Valve-mask) consiste en una bolsa que se infla
por sí misma, cuenta con una válvula unidireccional que impide la regeneración y que puede unirse a
una mascarilla facial. La válvula unidireccional evita la reinhalación del aire espirado. La respiración
con BVM requiere de un sello adecuado y que la vía respiratoria se encuentre permeable. Puede unirse
a una toma de oxígeno o utilizarse con aire ambiental. 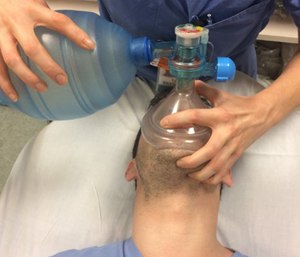

CÁNULAS SUPRAGLÓTICAS
Mascarilla laríngea
La mascarilla laríngea (LMA, laryngeal mask airway; se coloca a ciegas y permite
la aplicación de presión positiva en las vías respiratorias. La LMA consiste en una cánula orofaríngea
tubular, pero es más corta y cuenta con una mascarilla laríngea de silicona distal (similar a un globo)
que se infla y proporciona un sello alrededor de la laringe. La LMA es similar a otras cánulas
esofágicas porque puede introducirse sin manipular la cabeza del paciente. Por su diámetro inferior y
longitud más corta, no alcanza los bronquios o esófago. La LMA es una alternativa eficaz cuando falla
la intubación endotraqueal porque no pueden visualizarse las cuerdas vocales en situaciones de
intubación difícil. Las complicaciones de la LMA incluyen obstrucción parcial o completa de la vía
respiratoria (casi 3% de los casos) y falla para proteger contra la broncoaspiración de contenido
gástrico. Si es posible, no se utiliza en pacientes con enfermedad pulmonar obstructiva crónica (EPOC).
La presión sobre el cartílago cricoides casi siempre impide la colocación de una LMA.
RESPIRACIÓN CON PRESIÓN POSITIVA SIN PENETRACIÓN CORPORAL (NPPV)
Esta técnica es un mecanismo sin penetración corporal para proporcionar presión positiva a las vías
respiratorias utilizando una presión y volumen de aire inspiratorio a través de una mascarilla facial o
nasal sin utilizar intubación endotraqueal. Existen varios métodos de NPPV, lo que incluye las cánulas
de flujo nasal alto que se utiliza en la población pediátrica, presión positiva continua en las vías
respiratorias (CPAP, continuous positive airway pressure), ventilación con presión positiva intermitente
y presión positiva en las vías respiratorias de dos niveles (BiPAP). Tanto CPAP como BiPAP son
alternativas eficaces a la intubación endotraqueal en pacientes con insuficiencia respiratoria por EPOC
y edema pulmonar cardiógeno, y ambas disminuyen la incidencia de complicaciones relacionadas
con la intubación endotraqueal. La NPPV reduce el esfuerzo respiratorio, incrementa el volumen
pulmonar y la capacidad funcional residual (FRC, functional residual capacity). El líquido pulmonar se
distribuye del espacio interalveolar a los tejidos extra alveolares. La precarga y la poscarga disminuyen
y mejora la función cardiaca. La NPPV corrige la hipoventilación al incrementar el volumen circulante
y la respiración por minuto, lo que aumenta la Pao2 y reduce la Paco2. La NPPV disminuye la estancia
hospitalaria, evita intubaciones indeseables en personas de edad avanzada o enfermos graves y las
intubaciones por insuficiencia respiratoria. Los pacientes que reciben NPPV deben cooperar y no sufrir
isquemia cardiaca que ponga en riesgo la vida, arritmias o hipotensión. La NPPV es inapropiada
en pacientes que carecen de esfuerzo respiratorio o se encuentran agónicos, en personas con
traumatismo maxilofacial grave, posible fractura de la base del cráneo, epistaxis que pone en riesgo la
vida o neumopatía ampollosa. También debe evitarse en pacientes que producen secreciones excesivas
en las vías respiratorias o se encuentran con hipotensión por disminución del volumen intravascular.
PRESIÓN POSITIVA CONTINUA EN LAS VÍAS RESPIRATORIAS
La CPAP es un método de NPPV en el que se aplica presión positiva constante a lo largo de todo el
ciclo respiratorio. Se aplica a través de una mascarilla facial o nasal . La CPAP mejora la función
pulmonar al reducir el esfuerzo respiratorio, mantener la insuflación de los alveolos con atelectasia
y mejorar la distensibilidad pulmonar. La CPAP también mejora el estado hemodinámico al reducir la
precarga y poscarga, con lo que se mejora el gasto cardiaco de pacientes con insuficiencia ventricular
izquierda; asimismo, puede ajustarse de acuerdo a la respuesta clínica del paciente. Debe utilizarse con
precaución cuando se utiliza NPPV a presiones cercanas a 15 cmH2O. Presiones elevadas (>15
cmH2O) pueden producir una reducción en la presión arterial por la presión intratorácica excesiva
reduciendo la precarga y poscarga y en forma eventual disminuye la perfusión miocárdica. Se ha
estudiado el uso de CPAP en EPOC, estado asmático, síndrome de insuficiencia respiratoria del
adulto, edema pulmonar cardiógeno agudo, neumonía e insuficiencia respiratoria traumática.
 PRESIÓN POSITIVA DE DOS NIVELES EN LAS VÍAS RESPIRATORIAS (BiPAP)
PRESIÓN POSITIVA DE DOS NIVELES EN LAS VÍAS RESPIRATORIAS (BiPAP)
La BiPAP es un método de NPPV en el cual se utilizan diferentes niveles de presión positiva en las vías
respiratorias durante la inspiración y espiración. La presión positiva en las vías respiratorias se
incrementa durante la inspiración (IPAP) y disminuye durante la espiración (EPAP). Los ajustes
iniciales razonables consisten en 8 a 10 cmH2O (IPAP)/3 a 4 cmH2O (EPAP). Los niveles de IPAP
estudiados varían de 14.5 a 20 cmH2O, siendo el más utilizado 15 cmH2O. En la mayor parte de los
estudios clínicos la EPAP se ajusta a 5.18. La BiPAP no parece ofrecer beneficio clínico
significativo sobre la CPAP en pacientes con edema pulmonar cardiógeno.
Intubación endotraqueal
Este procedimiento es considerado como el estándar de oro para lograr proteger las vías respiratorias,
mantenerlas permeables y mantener una oxigenación y ventilación adecuada. La integridad de las vías
respiratorias, el aseguramiento de la oxigenación, la respiración y el evitar la broncoaspiración son las
bases del tratamiento urgente para dichas vías. Las indicaciones para intubación traqueal en la sala de
urgencias incluyen la corrección de hipoxia o hipercarbia, prevención de hipoventilación inminente y
aseguramiento de la permeabilidad de las vías respiratorias. Las indicaciones secundarias incluyen
proporcionar una vía para la administración de fármacos de reanimación y para permitir la parálisis
transitoria durante la realización de pruebas diagnósticas. La intubación en secuencia rápida (RSI,
rapid-sequence intubation) consiste en la administración simultánea de un inductor anestésico y un
relajante muscular a fi n de facilitar la intubación endotraqueal. Es el método preferido para el
tratamiento urgente de las vías respiratorias.1 La RSI se asocia con tasas más elevadas de éxito en la
intubación en la mayor parte de los casos de tratamiento urgente de las vías respiratorias y es mejor a la
sedación como método único.
Conclusión
Es necesario e importante que los profesionales de la salud estén familiarizados con todos los equipos
necesarios para el manejo de la vía aérea que potencialmente la tengan comprometida ya que el
mantener las vías respiratorias permeables y optimizando la oxigenación y ventilación podrá favorecer
los cuidados definitivos que requieran los pacientes e incluso disminuir tanto su morbilidad como
mortalidad.
Referencias
Judith, T. E. (2013). Medicinas de urgencias de
tintinalli. McGraw - Hill.

No hay comentarios.:
Publicar un comentario